ÖZET
Suprakoroidal hemoraji (SKH) çeşitli göz cerrahileri sırasında veya sonrasında suprakoroidal boşluğa kan birikimi ile karakterize, oldukça korkulan, seyrek rastlanan fakat prognozu genellikle iyi olmayan ve önceden tahmin edilemeyen bir komplikasyondur. Masif SKH (genellikle cerrahi sırasında) veya sınırlı SKH (genellikle postop dönemde) şeklinde özellikle ileri yaşta, glokom, yüksek göz içi basıncı ve dejeneratif miyopi gibi risk faktörleri bulunan kişilerde karşımıza çıkabilir. Fakoemülsifikasyon cerrahisinde %0.03 civarında görülürken, seton implantasyonlarında %6’a kadar çıkan oranlarda bildirilmektedir. Masif SKH’lerde prognoz kötüdür, sınırlı SKH’lerde ise spontan çekilmeler dahi olabilir. Bu yazıda bu komplikasyondan kaçınma ve tedavi yöntemleri irdelenmiştir.
Anahtar kelimeler: Suprakoroidal hemoraji, önlemler, posterior sklerotomi.
ABSTRACT
Suprachoroidal hemorrhage (SCH) is characterized by accumulation of hemorrhage in the suprachoroidal space during or after intraocular surgeries. It is a rare, unpredictable but dreaded complication with a guarded prognosis. It can occur as massive SCH (which occurs usually during the operation) or limited SKH (which occurs usually after the operation) in patients with risk factors like advanced age, glaucoma, high intraocular pressure and degenerative myopia. The incidence is 0.03% in phacoemulsification surgery and may be as high as 6% in seton implantation surgery. The prognosis is poor in expulsive hemorrhage cases, however, it may clear even spontaneously in cases with limited SCH. In the present paper, preventive measures and treatment methods have been discussed in detail.
Key words: Suprachoroidal hemorrhage, prevention, posterior sclerotomy.
Suprakoroidal hemoraji (SKH) çeşitli göz cerrahileri sırasında veya sonrasında suprakoroidal boşluğa ani ve hızlı kan birikimi ile karakterize, oldukça korkulan, seyrek rastlanan fakat prognozu genellikle iyi olmayan ve önceden tahmin edilemeyen bir komplikasyondur. İlk kez 1760 yılında Baron de Wetzel tarafından oftalmik cerrahi sırasında oluşan bir komplikasyon olarak bildirilmiştir. Daha sonra 1894’de Terson ilk olarak “ekspulsif kanama” terimini kullanarak kötü prognozdan bahsetmiştir.
Günümüze kadar SKH’nin patofizyolojisi, risk faktörleri, oluşumunu engellemek için alınabilecek önlemler ve tedavisi konusunda ciddi bir bilgi birikimi olmuştur. Burada sırasıyla bu konular ele alınacaktır.
Patofizyoloji
SKH’nin ortaya çıkmasında en önemli faktör akut hipotonidir. Bu konuda geliştirilmiş olan bir tavşan modelinde hipotoni sonucu hidrostatik dengelerin bozulmasıyla koriokapillaris fazla dolup genişlemesiyle arka kutupta SK boşlukta seröz efüzyon oluştuğu, efüzyon genişledikçe silier cisim tabanındaki damarların gerilip yırtıldığı ve kanın SK aralığı doldurduğu görülmüştür. Özellikle uzun silier arterler rüptüre olmaya daha yatkındır. Daha sonra Wolter ve ark perfore insan gözünde de efüzyondan ekspulsif hemorajiye geçiş olduğunu bildirmişlerdir.
Terminoloji
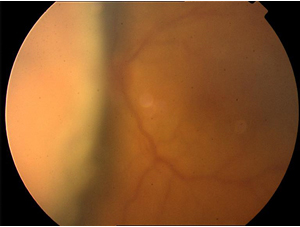
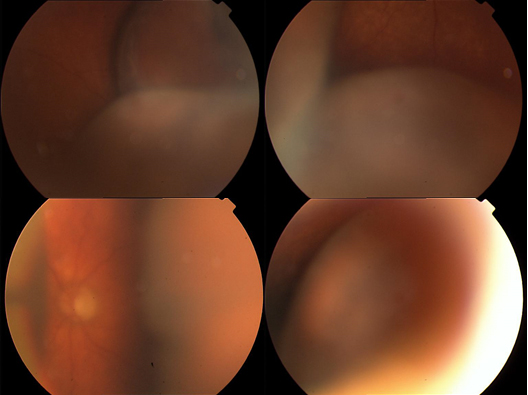
SKH küçük sınırlı hematomlar şeklinde olabilir ki bunlar genellikle cerrahi sırasında değil postop dönemde oluşmaya meyillidir ve prognozları oldukça iyi olup kendiliğinden kısa sürede düzelirler (Resim 1). Spektrumun diğer ucunda ise masif SKH vardır ki, bu tablo genellikle cerrahi sırasında akut gelişen kanamaya bağlı, en az 3-4 saat kadranında karşılıklı retina bölümlerinin vitreus boşluğu ortasında apozisyonuna ve göz içi içeriğin artan basınç nedeniyle göz dışına doğru itilmesine neden olabilen, kötü prognozlu bir tablodur. Bu durum “öpüşen koroid” veya “expulsif hemoraji” olarak da tanımlanır (Resim 2).
Resim 1: Sınırlı suprakoroidal hemoraji
Resim 2: Masif suprakoroidal hemoraji görüntüleri
Risk Faktörleri:
SKH önceden tahmin edilmesi çoğu zaman mümkün olmayan bir komplikasyon olmakla birlikte gerek hastaya ait gerekse göze ait bazı risk faktörleri tanımlanmıştır (tablo 1). Hasta ile ilgili sistemik risk faktörleri daha ziyade ateroskleozu arttıran faktörler (diabet, hipertansiyon, ileri yaş vb) ve kanama diyatezine neden olan durumlardır. Gözle ilgili risk faktörlerinin başında glokom, yüksek göz içi basıncı ve dejeneratif miyopi (uzun aksiel aks) gelmektedir. Bunların hepsi uzun silier arterlerde vasküler nekroz yaparak daha frajil hale gelmesine ve rüptüre hazır olmasına neden olmaktadır. Skleral rijidite kaybı da buna katkıda bulunmaktadır. Afaki ise siliokoroidal efüzyonun lensin yokluğuyla daha öne kadar ilerlemesine ve uveanın skleradan daha rahat ayrılmasına zemin hazırlar. Moshfeghi ve ark.nın 37 vakayı inceledikleri bir çalışmada ise ileri yaş ve vitrektomize göz en önemli risk faktörleri olarak belirlenmiştir. Yakın zamanda geçirilmiş intraoküler cerrahilerin de önemli bir risk faktörü olduğunu düşünmekteyiz.
Tablo 1: SKH Risk Faktörleri
- Sistemik:
İleri yaş, HT, DM, atheroskleroz
Kanama diatezi, trombolitik ajanlar (tPA)
- Gözle ilgili:
Glokom, Aksiyel miyopi,
Afaki/psödofaki, Nanoftalmus
Yakın zamanda geçirilmiş intraoküler cerrahi
Enflamasyon, diğer gözde SKH
Vasküler nekroz, Sturge Weber
- Perop:
Akut hipotoni, Vitreus kaybı,
Taşikardi, hipertansiyon
Valsalva
- Postop:
Travma, valsalva,
Hipotoni
tPA kullanımı
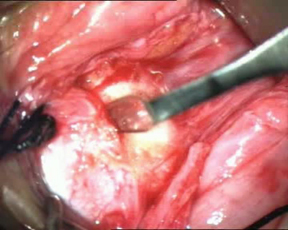
Nanoftalmusda sklera çok kalındır ve buna bağlı vorteks ven drenajı ve transskleral emilim çok azalmıştır. Bu olgularda spontan koroidal efüzyonlara sıklıkla rastlanmaktadır. Buna bir de cerrahi risk faktörleri eklendiğinde risk daha da artmaktadır. Bu nedenle bu grup hastada ön segment cerrahileri öncesinde sklerektomi cerrahisi yapılarak skleranın inceltilmesi ile SKH ve koroidal efüzyon riskinin azaltılması önerilmektedir (Resim 3).
Resim 3: Nanoftalmuslu bir olguda sklerektomi cerrahisi
Bunların dışında ameliyat sırasında taşikardi (>90/dak), valsalvaya neden olabilecek durumlar (öksürme, öğürme, ıkınma, kusma gibi) SKH riskini arttırmaktadır. Bu durumlar genel anesteziden uyanma sırasında oluşabileceğinden genel anestezinin de riski arttıran faktörlerden olduğu vurgulanmaktadır. Bu anlamda uyandırma sırasında valsalvaya neden olabilecek bu tür durumlardan mümkün olduğunca kaçınılması gerektiği anestezi doktoruna bildirilmelidir.
Ameliyat sırasında ani hipotoni ve katarakt cerrahisinde vitreus kaybı yine SKH riskini arttıran faktörlerdir. Diğer gözde SKH hikayesi olan bir hastada risk daha fazla olduğundan gerekli önlemler alınmadan cerrahiye başlanmamalıdır. Enflamasyon ve cerrahi öncesinde yapılan oküler masaj koroidal vasküler konjesyonu arttırarak, Sturge Weber ise episkleral basıncın yüksek olmasına neden olarak SKH riskini arttırmaktadır.
Postoperatif dönemde ise hipotoni, travma, valsalva ve antikoagülan kullanımı SKH riskini arttırmaktadır.
Epidemiyoloji
Seyrek görülen bu komplikasyonun gerçek sıklığının tahmini oldukça güçtür. Hemen her çeşit intraoküler cerrahi ile ilişkili olarak görülebilir. Genel ortalama %0.2 civarındadır. En sık yapılan intraoküler cerrahi olan katarakt cerrahisinin eski yöntemlerinden olan intrakapsüler katarakt ektraksiyonu döneminde %0.2 olan SKH oranı, yeni yöntemlerle çok daha aza indirgenmiştir. Günümüzde topikal anestezi ve korneal kesi ile yapılan fakoemülsifikasyon cerrahisi ile SKH görülme oranı %0.03-0.06 arasında bildirilmektedir. Bu cerrahide kapalı sistem çalışıldığından göz içi basıncında ani düşüşler ve hipotoni oluşmamakta ve risk azalmaktadır (Tablo 2). Ling ve ark’nın 2004 yılında yayınlanmış olan çok merkezli ve prospektif olarak yapılmış bir çalışmasında; İngiltere’de bir yılda yapılmış olan 260.000 katarakt cerrahisinin 118’inde SKH ortaya çıktığı (%0.04), bu olguların yaş ortalamasının 82 (54–98) olduğu, %74’ünün kadın olduğu, %70’inde cerrahın eğitici düzeyde olduğu, %76’sının fakoemülsifikasyon, %11’inin EKKE, %12’sinin fakodan çevrilen vakalar olduğu ve %52’sinde arka kapsül açılması olduğu bildirilmiştir.
Glokom cerrahisiyle oluşan SKH’ler perop masif SKH veya postop ertelenmiş SKH şeklinde karşımıza çıkabilmektedir. Perop ortaya çıkan masif SKH sıklığı %0.15 civarındayken, postop SKH’ler daha sık görülmekte olup trabekülektomi sonrası %1-2’ye hatta Molteno implant cerrahisi sonrası %6’ya kadar çıkmaktadır (tablo 2). Parsiyel penetran keratoplasti (PPK) cerrahisinde %0.7 civarında oranla bildirilmektedir. PPK’da korneanın çıkarılmasıyla tamamen açık hale gelen gözde basınç sıfırlanmakta ve SKH riski artmaktadır. Her ne kadar konumuz ön segment cerrahilerinin komplikasyonu olarak SKH ise de retina cerrahilerinde de SKH’lere rastlamak mümkündür. Burada her ne kadar kısmen kapalı bir sistem de cerrahi yapılmakta ise de çevresel skleral çökertme ile vorteks venlerin drenajının zorlaşması ve boşaltıcı ponksiyon, sklerotomi gibi işlemlerle oluşan koroidal travmaya sekonder SKH’ler gelişebilmektedir. Bu oran %0.2 ile %2 arasında değişmektedir.
Tablo 2: Çeşitli intraoküler cerrahilerde SKH sıklığı
- Katarakt cerrahisi (Perop)
IKKE, EKKE %0.2
Fakoemülsifikasyon %0.03-%0.06
- Glokom cerrahisi (Postop SKH)
Trabekülektomi %1-2
Molteno implant %6
- PPK %0.7
- 4. VRC %0.2-%2
Önlemler
SKH riskini azaltmak için alınabilecek çeşitli önlemler vardır. Öncelikle hastaya preoperatif iyi bir sistemik değerlendirme yapılarak; varsa HT, DM ve taşikardi kontrolü sağlanmalı ve Aspirin veya diğer antikoagülanlar kullanılmaktaysa cerrahi öncesinde kesilmelidir. Özellikle hipertansif hastalarda preop fenilefrin kullanımı kısıtlanmalıdır. Perop valsalvaya neden olabilecek durumların ortadan kaldırılması çok önemlidir. Bunların başında varsa kronik obstrüktif akciğer hastalığının kontrolü ve lokal anestezi ile opere edilecek hastalarda preop tuvalet ihtiyacının giderilmesi gelir. Bu şekilde cerrahi sırasında öksürme ve ıkınma riski azaltılmış olacaktır.
Glokom hastalarında preop göz içi basınç kontrolü için gerekiyorsa IV mannitol ve oral asetazolamid verilmelidir. Ameliyat öncesi lokal anesteziden sonra sıklıkla yapılan oküler masaj koroidal konjesyona neden olarak SKH riski arttırabilmektedir. Bu nedenle masajdan kaçınılmalıdır.
Ameliyat sırasında dikkat edilmesi gereken en önemli husus intaoperatif akut hipotoniden kaçınmaktır. Bu amaçla katarakt cerrahisi (özellikle eski yöntemler ile) sırasında emniyet sütürlerinin konması, ön kamara koruyucu ile çalışılması gibi yöntemler kullanılabilir. Postop dönemde de hipotoniden, valsalvadan ve travmadan kaçınılması postop SKH riskini azaltacaktır. Bu nedenle hastanın kabız kalmaması, ağır kaldırmaması ve kendisini zorlayacak hareketlerden uzak durması önemlidir.
Belirtiler:
SKH erken fark edilmesi göz açısından hayatidir. Erken fark edilip önlem alındığında masif SKH oluşması engellenebilir. Bu açıdan cerrahi sırasında alert olunmalı ve şüphe durumunda hızla önlemler alınmalıdır. En tipik belirtiler;
- Ön kamarada daralma (%80),
- Gözün sertleşmesi (%60),
- Arka kapsülün bombeleşmesi (%40),
- Kırmızı refle kaybı (%37),
- Arka kapsülün bombeleşmesi: %40
- İntraoküler yapıların (iris, lens, vitreus, retina) dışarı atılmasıdır.
SKH açısından katarakt cerrahisinin en riskli dönemi aspirasyon irrigasyon safhasıdır. Bunu, nükleusun alınması ve sonrası, arka kapsül açılmasını takiben, kapsüloreksis sırasında ve ilk postop kontrol dönemleri takip etmektedir.
SKH fark edildiğinde ilk yapılması gereken şey yara yerinin hızla kapatılmasıdır. Bu sırada blefarosto baskısı azaltılmalı, mümkünse hasta sedatize edilmeli ve kan basıncı düşürülmelidir. SKH’nin intraoperatif sklerotomiler ile boşaltılması konusu ise tartışmalıdır. Bu konuda Lakhanpal ve ark’nın yaptığı experimental bir tavşan modelinde SKH’nin intraoperatif sklerotomiler ile boşaltılmasının hemorajinin genişlemesine neden olabileceği bildirilmiştir. Bu nedenle aynı seansda boşaltılması önerilmemektedir.
Yara yeri kapatıldıktan sonra göz içi basıncının düşürülmesine yönelik tedaviler (IV Mannitol, asetazolamid ve topikal anti glokom ilaçlar) başlanabilir.
Postop SKH – Sınırlı SKH:
Postop SKH’ler genellikle sınırlı SKH olup özellikle postoperatif hipotoni, travma veya valsalva ile ortaya çıkmaktadır. Bu nedenle özellikle glokom cerrahilerinden sonra fazla filtrasyona izin verilmemesi ve flepli cerrahilerin tercih edilmesi önemlidir. Postop göze basınçtan ve direkt travmadan kaçınılmalıdır. Valsalvaya neden olabilecek postop bulantı ve kabızlık gibi durumlar için gerekli önlemler (antiemetikler, laksatifler) alınmalıdır. Postop enflamasyonu minimuma indirgemek de alınabilecek önlemlerden biridir.
Postop SKH belirtileri; uykudan uyandırabilen şiddetli ağrı, görme kaybı, göz içi basıncında (GİB) artış veya düşme, ön kamarada daralma, göz içi lensin (GİL) anteriora lukse olması, fundus refle kaybıdır.
Takip, Tedavi ve Prognoz
İlk aşamada GİB yüksekse medikal tedavi verilebilir. Hipotoni varsa sütür ilavesi veya midriazis ile giderilebilir. Enflamasyon kontrolü için topikal steroidler veya gerektiğinde oral prednisolon (şiddetli ise) kullanılabilir. Ağrı kontrolü için analjezikler (Aspirin ve nonsteroid antienflamatuar ilaçlar hariç!) ve sikloplejikler kullanılabilir.
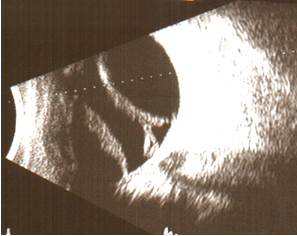
Takipte ultrasonografi (USG)’nin yeri tartışılmaz. Özellikle vitreusa açılan hemoraji veya kornea problemleri varlığında, öpüşen koroid dekolmanının dokümante edilmesinde, SKH yerleşimi ve miktarının belirlenmesinde, retina ve vitreusun durumunun değerlendirilmesinde son derece önemlidir. En vazgeçilmez olduğu yer ise efüzyonun hemorajik mi yoksa seröz mü olduğunun ayrımının yapılmasındadır (Resim 4). SKH’ye sekonder bir girişim yapılmasına karar verildiğinde hemorajinin seröz hale dönmesi için 10-15 gün beklemek yerinde olacaktır. Bu şekilde seröz hale gelmiş olan sıvının boşaltılması kolay ve atravmatik olacaktır. Bu amaçla takip ancak USG ile yapılabilir.
Resim 4: 16. günde seröz hale dönmüş SKH ve retina dekolmanı
SKH ile karşılaşıldığında öncelikle sekonder bir cerrahi girişim gerekip gerekmediğine karar verilmelidir. Özellikle postop ortaya çıkan sınırlı SKH’ler genellikle kendiliğinden çekilir ve prognozu iyidir. Diğer taraftan masif SKH’lerde spontan düzelme beklenmediği gibi sekonder cerrahilere rağmen prognoz kötüdür. Sekonder cerrahi girişim gerektiren durumlar tablo 3’de görülmektedir. Retina dekolmanı durumunda cerrahiye yönelmek gerekmekle birlikte dekolmanın eksudatif olma ihtimali de göz ardı edilmemeli ve bu açıdan da değerlendirilmelidir çünkü bunların çoğunluğu spontan düzelmektedir. Öpüşen koroidaller kısmen posterior sklerotomi endikasyonu olmakla birlikte gerilemeye meyilli olduklarında takip de edilebilir.
Tablo 3: Sekonder cerrahi girişim gerektiren durumlar
- Retina dekolmanı (exudatif de olabilir!)
- Öpüşen koroidaller (kısmen)
- Yara yerine vitreus-retina inkarserasyonu
- Vitreus Hemorajisi
- GİB, Şiddetli ağrı
- cerrahisinde lens materyallerinin kalmış olması
Uygulanabilecek sekonder ön segment girişimlerin başında özellikle sınırlı SKH olgularında sekonder GİL implantasyonu gelmektedir ve oldukça iyi sonuçlar bildirilmektedir.
Sadece hipotoninin giderilmesi dahi pek çok sınırlı SKH olgusunda tedavi edicidir.
Sekonder arka segment girişimleri arasında radial posterior sklerotomi ile veya perflorocarbon sıvılar yardımı ile SK sıvı drenajı, pars plana vitrektomi ile retina dekolman cerrahisi, varsa lens kalıntılarının temizlenmesi bulunur. Bu giişimlerin sonucunda herşeye rağmen prognoz kötüdür. Bu nedenle tek gözlü hastalar dışında bu girişimlerin yapılması tartışmalıdır.
Görme keskinliği olguların %40’ında >0.5, %20’sinde 0.1-0.3, %40’ında <0.1 düzeyi ile sonuçlanmaktadır. Kötü prognoz göstergeleri tam gelişmiş SKH (3-4 saat kadranında), retina dekolmanı valığı, öpüşen koroidaller, yara yerine vitreus-retina inkarserasyonu ve ileri yaşdır. Bu durumların varlığında görsel prognoz oldukça düşmektedir.
Wirostko ve ark, SKH şiddetine göre cerrahi sonuçların karşılaştırıldığı bir çalışmada 48 olguyu kanama şiddeti ve retina ve vitreusun yara yerine inkarserasyonu varlığına göre aşağıdaki gibi 4 gruba ayırmışlar:
- SKH (+), Vit – Ret inkarserasyonu (-)
- Öpüşen SKH, Vit – Ret inkarserasyonu (-)
- SKH, Yaraya vitreus inkarserasyonu (+)
- SKH, Retina inkaserasyonu (+)
Bu çalışmada olguların %23’ünde görme olmadığı P(-), %19’unda persistan hipotoni olduğu, %36’sında sklerotomi sonrası kalıcı RD ortaya çıktığı görülmüştür. Durum kompleks hale geldikçe komplikasyon riskinin arttığı görülmüştür.
Moshfeghi ve ark’nın 37 gözü içeren (%70 glokom cerrahisi ile ilişkili) bir çalışmasında, en önemli risk faktörlerinin yaş ve vitrektomi geçirilmiş olması olduğu, postop median görme düzeyinin 20/1600 olduğu ve 1 aydan fazla apozisyon, SMD (kuru tip) ve üveit varlığının kötü prognoz ile ilişkili olduğu bildirilmiştir.
Sonuç olarak sınırlı SKH’lerde sonuçlar oldukça iyidir. Fakat kötü prognoz bulguları olduğunda cerrahi yapılması konusu halen tartışmalıdır ve tek göz hastalar dışında yapılması konusunda görüş birliği yoktur. Buna rağmen literatürdeçok farklı prognozlar bildirilmektedir. Örneğin ışık hissi olmayan hastada cerrahi sonrası 20/100 görme bildiren yayınlar da mevcuttur. Bu nedenle bu grup hastada hastaya özel yaklaşım doğru olacaktır. Tüm bunlara rağmen en iyi tedavi önlemdir ve yüksek risk grubunda gerekli önlemlerin alınması ve SKH olduğunda erken fark edilmesi en iyi sonuçlar alınmasını sağlayacaktır.
KAYNAKLAR:
- Beyer CF, Peyman GA, Hill JM: Expulsive choroidal hemorrhage in rabbits: A histopathologic study. Arch Ophthalmol 1989; 107:1648–1653.
- Wolter JR,Garfinkel RA: Ciliochoroidal effusion as precursor of suprachoroidal hemorrhage: a pathologic study. Ophthalmic Surg, 1988; 19:344–349.
- Yuzbasioglu E, Artunay E, Agachan A, Bilen H. Phacoemulsification in patients with nanophthalmos. Can J Ophthalmol, 2009;44: 534-539
- Chu TG, Green RL. Suprachoroidal hemorrhage. Surv Ophthalmol 1999;43:471-486.
- Moshfeghi DM, Kim BY, Kaiser PK, Sears JE, Smith SD. Appositional suprachoroidal hemorrhage: a case-control study. Am J Ophthalmol. 2004; 138:959-63.
- Ling R, Cole M, James C, Kamalarajah S, Foot B, Shaw S. Suprachoroidal haemorrhage complicating cataract surgery in the UK: epidemiology, clinical features, management, and outcomes. Br J Ophthalmol. 2004;88:478-80.
- Wirostko WJ, Han DP, Mieler WF, et al. Suprachoroidal hemorrhage: outcome of surgical management according to hemorrhage severity. Ophthalmology. 1998;105:2271-5.
- Lakhanpal V. Experimental and clinical observations on massive suprachoroidal haemorrhage. Trans Am Ophthalmol Soc 1993; 91:545–562.
- Spaeth GL. Suprchoroidal hemorrhage: no longer a disaster. Ophthalmic Surg 1987;18:329-33.
- Speaker MG, Guerriero PN, Met JA, et al. A case-control study of risk factors for intraoperative suprachoroidal expulsive haemorrhage. Ophthalmology 1991;98:202-9.
- Lakhanpal V, Schocket SS, Elman MJ, Nirankari VS. A new modified vitreoretinal surgical approach in the management of massive suprachoroidal hemorrhage. Opthalmology 1989;96:793-800.
- Desai UR, Peyman GA, Chen CJ: Use of perfluoro-perhydrophenanthrene in the management of suprachoroidal hemorrhages. Ophthalmology 1992;99:1542-47.
- Feretis E, Mourtzoukos S, Mangouritsas G, Kabanarou SA, Inoba K, Xirou T. Secondary management and outcome of massive suprachoroidal hemorrhage. Eur J Ophthalmol. 2006;16:835-40.