Fizyolojik miyopi dünya çapında sık rastlanan bir göz bozukluğudur. Patolojik miyopi, göz küresinin 26 mm’den uzun olması ve refraksiyon değerinin -6 Dioptriden (D) büyük olması ile fizyolojik myopiden ayrılır. Daha önceleri malign miyopi, dejeneratif miyopi gibi isimlerle anılan patolojik miyopide; miyopiye bağlı sklera, koroid ve retina pigment epitelinde oluşan dejeneratif bozukluklar sonucunda gözde kalıcı hasar oluşabilmektedir (50).
Günümüzde patolojik miyopinin kalıtsal yönü ve sistemik hastalıklarla birlikteliği bilinmektedir. Down sendromu, Marfan sendromu, Noonan sendromu, prematürite, Ehler-Danlos sendromu, Pierre-Robin sendromu ve Stickler sendromu gibi durumlarda bu sorunun görülme sıklığının arttığı gösterilmiştir (50).
Patolojik miyopide göz küresi ilerleyici bir şekilde ön-arka doğrultuda uzar ve göz yapılarının mekanik olarak gerilmesine ikincil değişiklikler görülür ve bu hastalar az görme şikayeti ile başvururlar.
Patolojik miyopların fundus muayenesinde;
• Vitreus likefaksiyonu,
• Arka vitreus dekolmanı,
• Koroidal veya skleral kresentlere yol açan peripapiller atrofiler, fokal veya diffüz koryoretinal atrofi alanları (Resim 24),
• Periferik retinada lattice dejenerasyonları,
• Miyopik konüs ve tilted disk görünümü; Miyopik dejenerasyonun oluşturduğu koryoretinal gerilme ve atrofi; optik sinir etrafında, alttaki skleranın görülebildiği, temporal yerleşimli bir kresentin oluşumuna yol açar, peripapiller atrofi olarak da bilinen bu bulgu patolojik miyopinin kardinal bulgularından biridir,
• Retina pigment epitel (RPE) atrofileri,
• Makuler alanda “Fuch’s noktası”; makülada oluşan subretinal hemorajinin çekilmesi ile oluşan yuvarlak, pigmente lezyon (Resim 25),
• Lacquer çatlaklarına yol açan Bruch membranı ve koryokapiller kırıkları,
• Arka stafilom; skleradaki zayıflığa bağlı arka kutupta görülen ektazidir ve armut gibi globun arka kısmında çıkıntı yapar (Resim 26) (51).
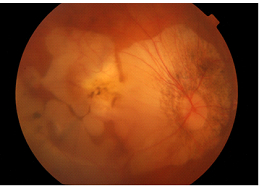
Resim 24: Patolojik miyopisi olan hastanın sağ gözünde fokal koryoretinal atrofi alanları ve peripapiller atrofi izlenmekte.
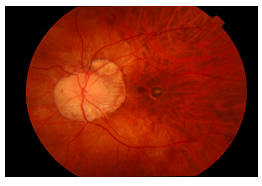
Resim 25: Patolojik miyopisi olan hastanın sol gözünde peripapiller atrofi (miyopik konüs) ve makulada Fuch’s noktası izlenmekte.
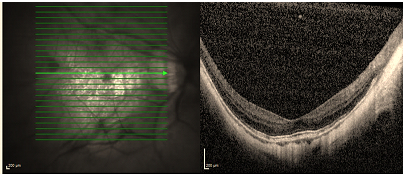
Resim 26: Posterior stafilomu olan hastanın OKT görüntüsü, maküler alandaki ektazi dikkat çekici düzeydedir.
Komplikasyonlar
Patolojik miyopide yukarıda sayılan fundus bulguları eşliğinde çeşitli komplikasyonların sıklığı da artmıştır.
Periferik retina yırtığı ve retina dekolmanı: Retinal yırtıklar genellikle arka vitreus dekolmanını takiben gelişmektedir. Kuvvetli vitreoretinal yapışıklıklar, zamanla tutunmakta oldukları yüzeyden ayrılarak lattice dejenerasyonunun arka kenarında ve 2 yanında yırtıkların oluşmasına yol açabilir. Işık çakması, sinek uçuşması ve perde inmesi gibi semptomları olan olguların detaylı fundus muayenelerinin hızlıca yapılması gerekmektedir. Sadece retinal yırtık veya delik gelişmiş olan olgulara laser fotokoagülasyon yapılması yeterli olurken, klinik olarak retina dekolmanı gelişmiş olanlarda cerrahi yöntemlerin tercih edilmesi gerekmektedir (52) (Resim 27).
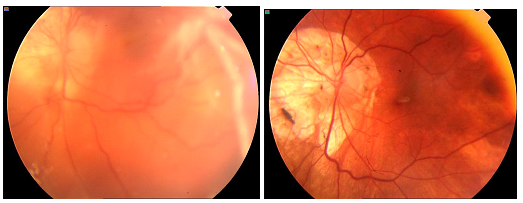
Resim 27: Patolojik miyopiye bağlı yırtıklı retina dekolmanı olan bir vakamızın preop (solda) ve vitrektomi sonrası postop (sağda) fundus görünümleri.
Miyopik foveoskizis ve makula deliği: Miyopik maküler retinoskizis ya da miyopik traksiyon makulopatisi olarak da isimlendirilir. Yüksek miyopisi olan posterior stafilomlu hastaların %9’unda bulunur ve %50’sinde 2 yıl içinde tam kat makula deliği veya makuler retina dekolmanı gibi daha ciddi komplikasyonlara ilerler. OKT ile maküler alanda retina tabakalarının birbirinden ayrıldığı izlenir (52). Miyopik makula deliğinin tedavisi idiyopatik makula deliğine göre nisbeten daha zordur ve prognozu daha kötüdür. Standart tedavi ile sonuç alınamayan vakalarda makulaya skleral çökertme materyali (buckle) uygulanabilir (Resim 28).
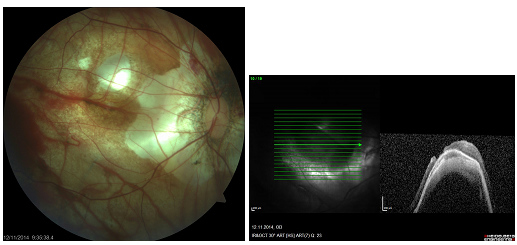
Resim 28: Patolojik miyopiye sekonder makula deliği ve makuler dekolman olan bir olgumuzda vitrektomi-ILMP’ye rağmen sonuç alınamadığından maküler buckle cerrahisi uygulanarak retinanın yatışması sağlanmıştır. Yukarda postop fundus görünümü ve OKT si izlenmekte.
Miyopik koroid neovaskülarizasyonu (KNV): KNV patolojik miyopisi olan hastalarda görme kaybına neden olan en sık komplikasyonlardan biridir. Yüksek miyopisi olan hastaların %10’unda KNV geliştiği bildirilmiştir. Kliniği, gri rengi, keskin sınırları, OKT’de pek fazla intraretinal-subretinal sıvı olmaması, FA da belirgin geç sızıntı yapmaması ile YBMD kliniğinden biraz farklıdır. Miyopik KNV prognozu genellikle orta düzeydedir. YBMD’ye göre daha iyidir ve daha az sayıda anti-VEGF enjeksiyonuna ihtiyaç duyulur. Bir gözünde miyopik KNV’si olan olguların sağlam gözünde de KNV gelişme insidansının arttığı bilinmektedir (51,52).